Các cặp song sinh dính liền phẫu thuật thành công tại Việt Nam
VOV.VN - Các cặp song sinh dính liền một hoặc nhiều bộ phần cơ thể đã được các bác sĩ phẫu thuật thành công tại Việt Nam.
Cặp song sinh Việt – Đức
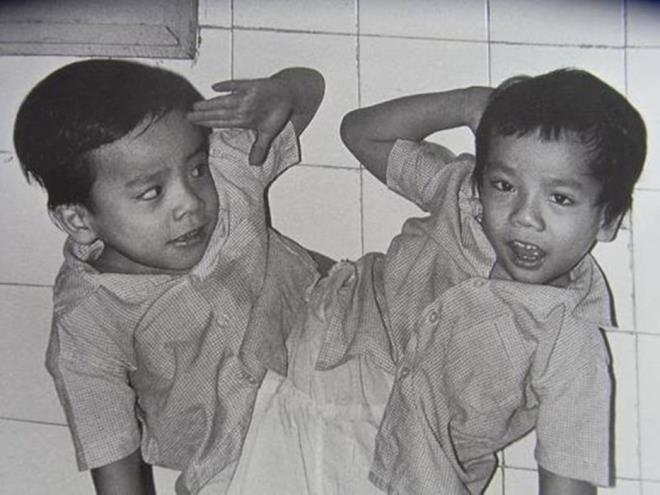
Trong tất cả các cặp song sinh bị dính liền thì hai bé Việt - Đức (sinh năm 1981) là trường hợp đáng chú ý nhất. Khi vừa chào đời hai anh em đã bị dính liền ngực, bụng cùng bộ phận sinh dục và hậu môn. Sau đó, gia đình đưa hai bé đến Bệnh viện Việt – Đức (Hà Nội) để phẫu thuật.
Ngày 4/10/1988, cặp song sinh Nguyễn Việt và Nguyễn Đức dính liền phần bụng chậu đã được bác sĩ Trần Đông A, Trưởng ê-kíp mổ với sự tham gia của 70 y bác sĩ, tách rời thành công. Ca mổ này thời điểm đó đã đi vào lịch sử y học không chỉ của Việt Nam mà còn cả thế giới. Đây cũng là ca phẫu thuật tách rời cho cặp song sinh bị dính liền đầu tiên ở Việt Nam.
Tuy nhiên, sau cuộc phẫu thuật tách rời thành công, bé Việt rơi vào tình trạng sống thực vật, không còn ý thức như người em trai của mình. Sau đó, Việt bị hội chứng não cấp, hôn mê sâu và không lâu sau đó đã qua đời. May mắn hơn, sau mổ bé Đức dần phục hồi. Hiện Đức lấy vợ và có hai con.
Hai bé Cúc - An dính nhau nhiều phần
Tháng 10/2003, Bệnh viện Nhi Trung ương cùng các chuyên gia của Mỹ thực hiện thành công ca mổ tách rời cho cặp song sinh ở Thanh Hóa. Hai bé Thu Cúc – Thúy An bị dính nhau nhiều phần bụng, ức, ngực, gan, khoang màng tim, tá tràng, ruột non.
Các chuyên gia nhận định đây là một ca mổ phức tạp, tiềm ẩn nhiều rủi ro do Cúc và An dính nhau quá nhiều cơ quan. Đáng chú ý, bé An lại đang bị dị tật tim bẩm sinh. Tiên lượng nếu cứu cả 2 em thì tỷ lệ thành công khoảng 50-60%, còn nếu cứu chỉ 1 em thì khoảng 70%. Sau khi cân nhắc kỹ, các bác sĩ đã quyết định mổ tách rời cứu cả hai bé.
Ca mổ có sự tham gia của 50 y bác sỹ kéo dài trong khoảng 10h đồng hồ đã thành công. Hai bé Thu Cúc - Thúy An lần đầu tiên được tách riêng nhau sau hơn 10 tháng dính chặt.
Hai bé Cu – Cò dính nhau phần bụng được tách rời sau 15 ngày sinh
Ngày 17/12/2008, Bệnh viện Nhi Trung ương tiếp tục thực hiện phẫu thuật tách rời thành công cho hai bé trai Cu – Cò (quê Nghệ An). Ngay từ khi sinh ra, hai bé bị dính nhau phần bụng. Rất may mắn, các bộ phận bên trong đều nguyên vẹn.
Trong quá trình phẫu thuật, các bác sĩ đã thông đường tiêu hóa cho bé Cò và phẫu thuật chuyển lại động mạch cho bé Cu. Ca mổ thành công, hiện cả 2 bé vẫn đang có cuộc sống khỏe mạnh bên gia đình.
Hai bé trai dính liền gan
Năm 2010, Bệnh viện Nhi đồng 1 TPHCM phẫu thuật thành công cho trường hợp 2 bé trai song sinh ở Bến Tre bị dính liền.
Hai bệnh nhi đều mắc bệnh tim bẩm sinh, bị dính nhau ở phần bụng và xương ức, gan cũng dính trên diện rộng (12x15cm), hai hệ tĩnh mạch cửa có nhánh thông nhau. Do sức khỏe các bé có diễn biến phức tạp nên các bác sĩ đã quyết định mổ tách rời sau đúng 16 ngày sinh.
Khoảng 20 y, bác sĩ đã trực tiếp tham gia phẫu thuật tách rời cho 2 bệnh nhi. Sau hơn 3h đồng hồ, cả hai đã được tách rời phần gan bị dính và khống chế các mạch máu, tái tạo bụng, cơ.
Cặp song sinh dính liền tim, gan (Phi Long - Phi Phụng)
Năm 2013, Bệnh viện Nhi đồng 2 (TP.HCM) phẫu thuật tách rời thành công cặp song sinh dính liền phức tạp. Bé Phi Long và Phi Phụng bị dính liền ở cả tim và gan. Đây là ca mổ tách dính liền phức tạp nhất được thực hiện tại bệnh viện thời điểm đó. Ca phẫu thuật kéo dài trong 12 giờ đồng hồ.
Sau mổ, bé Long có sức khỏe tốt. Không được may mắn như người anh em của mình, bé Phụng do không có phần xương ức và mất rất nhiều da nên bác sĩ đã tạo phần xương nhân tạo và kéo da cho bé. Ba tháng sau ca mổ, bé Phụng chuyển biến nặng và qua đời.
Tách rời 2 bé gái dính nhau phần gan
Tháng 10/2019, hai bé gái song sinh (ở Quảng Nam) bị dính liền mặt trước từ ức tới bụng ngay từ khi sinh ra đã được các bác sĩ của Bệnh viện Nhi đồng 1 TP.HCM phẫu thuật tách rời thành công.
Thời điểm đó, tuy các bộ phận của hai bé như tiêu hóa, hô hấp, tim mạch đều nguyên vẹn và độc lập nhưng lại bị dính nhau ở phần gan trái. Ca mổ tách rời được thực hiện bởi 20 chuyên gia, bác sĩ. Điều khó khăn nhất cho ca mổ này là hai bé mới được hơn 2 tháng tuổi nên gan rất dễ vỡ. Nếu cầm quá chặt hoặc sơ xuất nhỏ cũng khiến gan vỡ, chảy máu ồ ạt, nguy cơ thiệt mạng cao. Khi bóc tách xong, bác sĩ phải lên phương án chọn và ghép da bụng, ngực cho cả hai bé suốt 6 tiếng mới thành công.
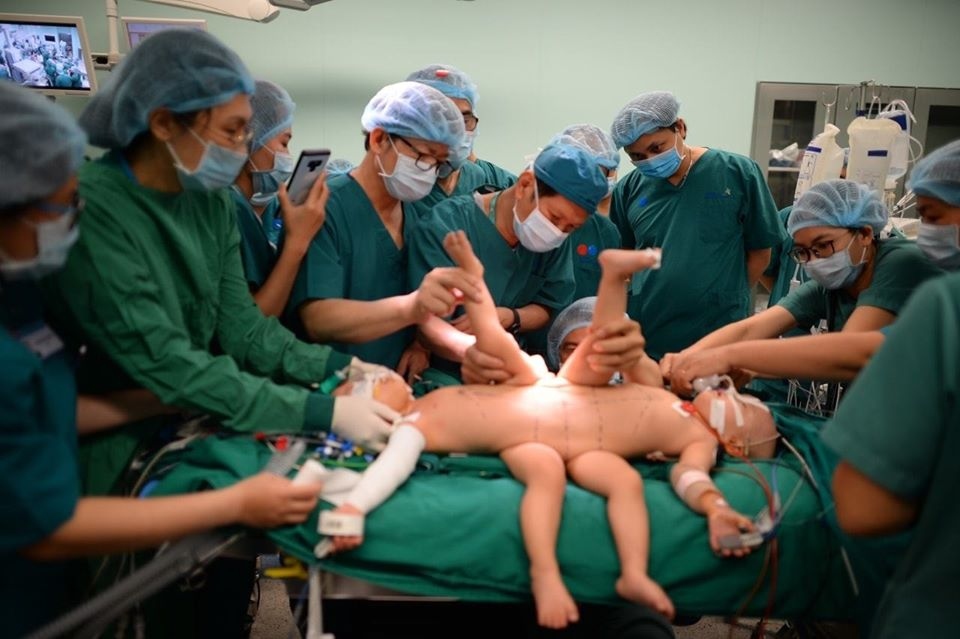
Tách rời thành công 2 bé Trúc Nhi - Diệu Nhi dính liền bụng chậu
Vào lúc 14h10 chiều nay (15/7), ê kip gần 100 nhân viên y tế tại Bệnh viện Nhi đồng TPHCM đã thực hiện tách hoàn toàn 2 bé song sinh dính liền bụng Trúc Nhi – Diệu Nhi để khép lại cơ quan nội tạng và tạo hình.
Sau khi tách rời hoàn toàn, hai bé được đưa ra từng bàn mổ riêng, chuẩn bị các công đoạn chỉnh hình khung chậu, kéo vạt da che các cơ quan. Hiện tại, sinh hiệu của hai bé vẫn ổn định, mọi thông số theo dõi đề tốt.
Đại diện Bệnh viện Nhi đồng TPHCM cho biết, khâu mổ tách bàng quang, tử cung, âm đạo niệu quản không gặp khó khăn trong tách dính và phân chia các cơ quan. Tuy nhiên, khâu phẫu thuật chỉnh hình tách xương chậu của 2 bé gặp khó khăn trong cắt rời vì xương dính nhau rất cứng. Sau đó, mọi việc vẫn diễn tiến tốt, lượng máu chảy ra ít, mỗi bé được truyền 1 đơn vị máu./.