Ung thư đại trực tràng di căn gan - Khả năng hồi phục tốt chỉ sau một lần mổ
VOV.VN - Mới đây, các bác sĩ Bệnh viện Bạch Mai đã phẫu thuật thành công cho một số trường hợp ung thư đại trực tràng di căn gan - cắt cả đoạn đại trực tràng và phần gan bị di căn chỉ trong một lần phẫu thuật nội soi hoàn toàn.
Một trong hai bệnh nhân điển hình đã được điều trị thành công bằng kỹ thuật điều trị ít xâm lấn với hiệu quả cao này là ông Triệu Xuân Lãm – bị ung thư đại tràng di căn gan. Sau khi hóa trị tiền phẫu thuật, tháng 10 năm ngoái, bệnh nhân đã được các bác sĩ Trung tâm Phẫu thuật Tiêu hóa Gan mật – Bệnh viện Bạch Mai tiến hành phẫu thuật nội soi hoàn toàn cắt đại tràng trái kèm cắt u thứ phát tại gan chỉ trong một lần mổ. Ông Triệu Xuân Lãm cho biết, sau ca đại phẫu, ông bình phục rất nhanh. Hiện sức khỏe của ông khá ổn định, sinh hoạt bình thường và ông đang tiếp tục điều trị hóa chất tại Bệnh viện Bạch Mai.
Theo bác sĩ Nguyễn Thành Khiêm – Trung tâm Phẫu thuật tiêu hóa gan mật – Bệnh viện Bạch Mai, ung thư đại trực tràng là một trong những loại ung thư phổ biến ở nước ta. Nếu không được phát hiện sớm và điều trị kịp thời, ung thư đại trực tràng có thể di căn đến phổi, gan, hoặc buồng trứng ở nữ. Trong đó, gan là vị trí di căn phổ biến nhất với tỷ lệ 25-30% các trường hợp. Sự xuất hiện di căn gan trong quá trình tiến triển của ung thư đại trực tràng là một yếu tố tiên lượng xấu và là nguyên nhân chính gây tử vong. Nếu không điều trị thì thời gian sống trung bình kể từ khi phát hiện di căn gan chỉ là 9 tháng.
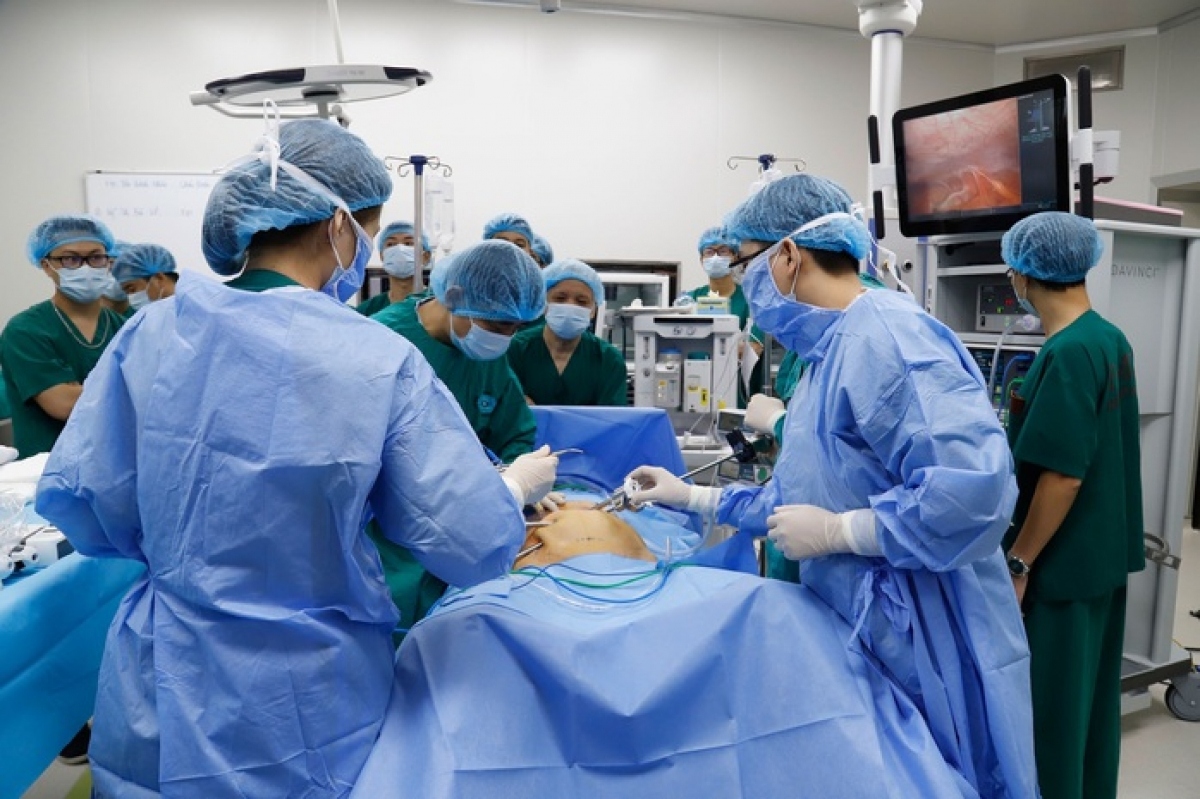
Khi u đại trực tràng đã di căn gan, các bác sĩ sẽ dựa trên đánh giá thông tin lâm sàng, điện quang và các dấu ấn sinh học để quyết định phương pháp điều trị cho người bệnh, trên nguyên tắc tối đa hóa việc loại bỏ cả khối u nguyên phát ở đại trực tràng và khối u di căn gan.
Với những bệnh nhân còn có khả năng phẫu thuật, việc cắt bỏ khối u trong gan có thể được thực hiện bằng nội soi hoặc mở, cùng lúc hoặc không cùng lúc với phẫu thuật cắt đại trực tràng. Bác sĩ Nguyễn Thành Khiêm cho biết, mỗi phương pháp có ưu điểm và những nhược điểm riêng. Ví dụ, khi tiếp cận cắt khối u đại trực tràng hoặc cắt khối u gan riêng biệt thì nguy cơ sau mổ có thể ít hơn so với việc thực hiện phẫu thuật cắt cả hai khối cùng một lúc. Thời gian mỗi ca mổ và thời gian gây mê hồi sức cho bệnh nhân ngắn hơn. Tuy nhiên, nhược điểm lớn nhất là bệnh nhân phải chịu 2 lần mổ và ở lần phẫu thuật thứ hai thì bao giờ cũng khó khăn hơn lần đầu tiên, vì có tình trạng dính ổ bụng.
Vì vậy các bác sĩ Trung tâm Phẫu thuật tiêu hóa gan mật – Bệnh viện Bạch Mai đã áp dụng phương pháp phẫu thuật nội soi hoàn toàn, cắt cả hai khối u trong một thì mổ. Đây là phương pháp phẫu thuật ít xâm lấn đem lại chất lượng cao trong điều trị cho người bệnh.
Phẫu thuật nội soi ung thư đại trực tràng cũng như phẫu thuật ung thư gan đều là kỹ thuật khó, chỉ có thể thực hiện ở những trung tâm phẫu thuật tiêu hóa lớn trong cả nước. Đặc biệt, việc phẫu thuật nội soi hoàn toàn đòi hỏi trình độ tay nghề thành thục cũng như sự phối hợp nhịp nhàng, chặt chẽ giữa các phẫu thuật viên và kíp gây mê hồi sức ngoại khoa.
“Chúng tôi phẫu thuật nội soi hoàn toàn trong bụng có nghĩa là thực hiện tất cả các miệng nối trong ổ bụng mà không đưa ra ngoài để nối. Phẫu thuật cắt đại trực tràng và phẫu thuật cắt khối u trong gan kết hợp với nhau cũng có yếu tố phức tạp riêng, đó là gan ở vị trí dưới hạ sườn, trong khi đó, khối u đại trực tràng lại hướng về phía tiểu khung. Chúng tôi phải thực hiện ở 2 vị trí khác nhau trong cùng một cuộc mổ. Và sau một thời gian phẫu thuật, ruột sẽ trướng hơn, ảnh hưởng đến trường mổ, đòi hỏi kỹ năng phẫu tích của phẫu thuật viên rất giàu kinh nghiệm thì mới có thể thực hiện được những phẫu thuật như thế này.” – bác sĩ Nguyễn Thành Khiêm mô tả về mức độ khó của kỹ thuật.
Việc áp dụng thành công phương pháp nội soi hoàn toàn để điều trị khối u đại trực tràng di căn gan trong cùng một thì mổ có ý nghĩa rất lớn đối với người bệnh. Thông thường, nếu mổ mở, bệnh nhân sẽ phải chịu đường rạch dài dọc theo ổ bụng. Tuy nhiên, với phẫu thuật nội soi hoàn toàn, các bác sĩ chỉ sử dụng những đường mổ khoảng 0,5 cm đến 1 cm. Do đó, bệnh nhân đỡ phải chịu đau đớn trong quá trình phẫu thuật, phục hồi nhanh sau mổ (có thể vận động, ăn uống trở lại ngay ngày hôm sau dù trải qua đại phẫu), đảm bảo tối đa tính thẩm mĩ, ít biến chứng liên quan đến phẫu thuật về sau như: tắc ruột, thoát vị vết mổ...
Đồng thời, người bệnh chỉ phải chịu một ca mổ cho hai phẫu thuật rất lớn, vừa giảm được chi phí điều trị, vừa giảm thời gian nằm viện. Việc điều trị tiếp theo bằng hóa chất cũng sẽ được tiến hành sớm hơn. Bởi nếu phẫu thuật hai lần thì sẽ làm chậm tiến trình điều trị hóa chất ít nhất từ 1 tháng đến 2 tháng.
Cũng theo bác sĩ Nguyễn Thành Khiêm, đối với những trường hợp ung thư đại trực tràng giai đoạn muộn đã bị di căn, việc điều trị đòi hỏi sự phối hợp của nhiều chuyên khoa như chẩn đoán hình ảnh, ung bướu, phẫu thuật tiêu hóa, phẫu thuật gan mật. Bệnh viện Bạch Mai có đầy đủ các chuyên ngành với các chuyên gia hàng đầu trong hầu hết các lĩnh vực. Việc phối hợp chẩn đoán và điều trị theo hình thức nhóm đa chuyên khoa, áp dụng các phác đồ điều trị tiên tiến cũng như phương pháp phẫu thuật ít xâm lấn không những mở ra cơ hội sống cho những trường hợp ung thư đại trực tràng ở giai đoạn muộn mà còn nâng cao chất lượng cuộc sống cho người bệnh.