Những ai có nguy cơ bị ung thư biểu mô tế bào đáy?
VOV.VN - Ung thư biểu mô tế bào đáy (UTBMTBĐ) thuộc nhóm ung thư da không hắc tố, là bệnh lý ung thư da thường gặp nhất trên thế giới và có xu hướng gia tăng theo từng năm. Nguy cơ mắc UTBMTBĐ tăng dần theo độ tuổi và mức độ tiếp xúc với ánh nắng mặt trời.
Nguyên nhân gây bệnh chủ yếu
TS.BS Nguyễn Hồng Sơn, Trưởng Khoa Phẫu thuật Tạo hình Thẩm mỹ và Phục hồi chức năng, Bệnh viện Da liễu Trung ương cho biết, UTBMTBĐ là loại ung thư da phổ biến nhất, chiếm tới khoảng 75% tổng số các trường hợp ung thư da. Tại Việt Nam, UTBMTBĐ cũng được ghi nhận với tần suất ngày càng tăng, thương tổn hay gặp đặc biệt ở vùng da hở thường xuyên tiếp xúc ánh nắng như mặt, tai và cổ. Bệnh thường khởi phát âm thầm, không đau, không ngứa, dễ bị nhầm là nốt ruồi, u lành hoặc sẹo thông thường. Dù có tiên lượng tốt hơn nhiều so với các dạng ung thư khác, bệnh vẫn có thể tái phát nhiều lần và ngày càng phức tạp hơn.
Mới đây, Bệnh viện Da liễu Trung ương vừa điều trị cho một trường hợp bị UTBMTBĐ. Nam bệnh nhân gần 60 tuổi phải phẫu thuật tới 3 lần do tái phát liên tiếp cho thấy tính chất xâm lấn âm thầm, ranh giới khó kiểm soát của bệnh, đặc biệt ở vùng mặt nguy cơ cao.
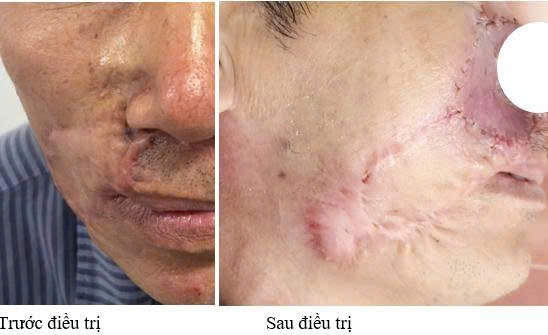
Bệnh nhân này ban đầu phát hiện vùng da môi trên bên phải có dấu hiệu dày lên bất thường. Sau khi thăm khám tại Bệnh viện chuyên khoa ung bướu, ông được chẩn đoán UTBMTBĐ và phẫu thuật cắt u lần thứ nhất. Khoảng 3 năm sau, vùng sẹo mổ cũ bắt đầu cứng, dày và đổi màu. Ông quay lại bệnh viện và được xác định bệnh tái phát, chỉ định phẫu thuật lần hai: cắt rộng khối u và kết hợp tạo hình.
Chỉ 3 tháng sau lần mổ thứ hai, vùng cạnh mũi phải tiếp tục xuất hiện tình trạng dày và xơ cứng. Bệnh nhân đến Bệnh viện Đại học Y Hà Nội, được sinh thiết và chẩn đoán UTBMTBĐ cánh mũi phải trên nền UTBMTBĐ môi trên đã phẫu thuật.
Khi bệnh nhân này đến Bệnh viện Da liễu Trung ương để được điều trị chuyên sâu thì các kết quả cận lâm sàng cho thấy, bệnh nhân mắc UTBMTBĐ vùng rãnh mũi - má. Sau hội chẩn chuyên môn, bệnh nhân được chỉ định điều trị bằng phẫu thuật Mohs kết hợp tạo hình tổn khuyết. Phương pháp này cho tỷ lệ điều trị khỏi lên tới 90 - 95% với UTBMTBĐ tái phát.
Theo TS.BS Nguyễn Hồng Sơn, có nhiều nguyên nhân gây ra bệnh UTBMTBĐ, nhưng một trong những nguyên nhân quan trọng và phổ biến nhất là do tia cực tím từ ánh nắng mặt trời. Chính vì thế, tổn thương của bệnh UTBMTBĐ xuất hiện chủ yếu ở những vùng phơi nhiễm với ánh nắng mặt trời như vùng mặt, tai, cổ.
Ngoài ra, nguyên nhân của căn bệnh này còn liên quan tới yếu tố do gen, bệnh lý mạn tính và ngộ độc asen. Bệnh cũng có thể xuất hiện sau xạ trị điều trị ung thư. Trong trường hợp người được ghép tạng phải sử dụng các thuốc ức chế miễn dịch, ức chế thải ghép sau ghép tạng cũng làm tăng nguy cơ xuất hiện ung thư da.
UTBMTBĐ xâm lấn, phá hủy các mô cơ quan tại chỗ
TS.Bs Nguyễn Hồng Sơn cho biết, triệu chứng của ung thư biểu mô tế bào đáy rất đa dạng. Khi người bệnh thấy cơ thể có một trong các dấu hiệu: Xuất hiện nốt sần hoặc mảng da bóng, trong suốt, màu hồng hoặc màu da, có thể có giãn mạch nhỏ xung quanh; Vết loét không lành, hoặc lành rồi lại tái phát nhiều lần; Vùng da dày cứng, ranh giới không rõ, đặc biệt ở mặt, tai, cổ hoặc vùng da thường xuyên tiếp xúc ánh nắng; Sẹo cũ có dấu hiệu thay đổi: cứng hơn, sưng lên, đổi màu thì cần chủ động đến khám tại cơ sở chuyên khoa da liễu để được đánh giá toàn diện.

“Bệnh UTBMTBĐ rất hiếm di căn, tỷ lệ tử vong rất thấp. Sự nguy hiểm của căn bệnh này chủ yếu là tổn thương, xâm lấn, phá hủy các mô cơ quan tại chỗ. Ví dụ, nó có thể phá hủy, xâm lấn sâu toàn bộ cấu trúc của mũi hoặc mắt, thậm chí xâm lấn cả nhãn cầu. Bệnh vẫn có tỷ lệ tái phát tổn thương sau điều trị. Thách thức lớn nhất trong điều trị là giảm tối đa tỷ lệ tái phát và khôi phục được tối đa tính toàn vẹn của cơ quan bị bệnh sau khi đã loại bỏ khối u, tiết kiệm da lành để tạo hình sau cắt bỏ khối u mang lại hiệu quả thẩm mĩ cao”, BS Nguyễn Hồng Sơn cho hay.
“Những người làm việc ở ngoài trời, như nông dân, công nhân, thợ điện phải tiếp xúc nhiều với ánh nắng mặt trời thì nguy cơ bị UTBMTBĐ rất cao. Có những trường hợp người bệnh trẻ tuổi nhưng có thời gian tiếp xúc với ánh nắng mắt trời nhiều hơn bình thường do tính chất nghề nghiệp cũng có thể thúc đẩy sớm hơn sự hình thành các tổn thương da ác tính như UTBMTBĐ”.
TS.BS Nguyễn Hồng Sơn, Bệnh viện Da liễu Trung ương
Hiện nay, phương pháp chẩn đoán sớm căn bệnh này chủ yếu tập trung ở khám, phát hiện trên lâm sàng. Khi có những triệu chứng đặc hiệu của UTBMTBĐ, bác sĩ sẽ có những biện pháp chẩn đoán, thăm dò, sàng lọc cụ thể hơn. Nếu có dấu hiệu nghi ngờ cao là tình trạng ác tính hoặc UTBMTBĐ, bệnh nhân sẽ được cắt một phần hoặc cắt bỏ toàn bộ tổn thương để soi trên kính hiển vi làm mô hình học chẩn đoán xác định.
“Hiện nay có nhiều phương pháp điều trị bệnh UTBMTBĐ, nhưng phẫu thuật vẫn là phương pháp cơ bản nhất để điều trị BBC. Nếu như được chẩn đoán và điều trị sớm, phẫu thuật đúng cách thì tỷ lệ khỏi bệnh rất cao, có thể lên tới 90 - 95% và tỷ lệ tái phát rất thấp”, TS.BS Nguyễn Hồng Sơn cho biết.
TS.BS Nguyễn Hồng Sơn khuyến cáo, nguyên nhân chủ yếu gây bệnh UTBMTBĐ là do ánh nắng mặt trời. Vì vậy, tránh tia cực tím, tránh ánh nắng mặt trời là một trong những biện pháp phòng bệnh tốt nhất. Nếu tắm nắng thì nên vào sáng sớm vì ở thời điểm này, tia UVB - cần thiết cho vitamin D - nhẹ dịu, trong khi tia UVA/UVB cường độ cao gây cháy nắng, lão hóa da chưa hoạt động mạnh. Biện pháp cơ học để tránh tia cực tím là dùng mũ, ô, khẩu trang, áo chống nắng để che chắn. Bên cạnh đó, có thể sử dụng các sản phẩm chống nắng, khoảng 3 - 4 tiếng mỗi lần.
“Đối với những người bệnh từng điều trị UTBMTBĐ, phải tái khám định kỳ theo lịch hẹn của bác sĩ chuyên khoa, kể cả khi vết thương trông có vẻ đã ổn định. Ngay khi phát hiện vùng sẹo cũ có dấu hiệu thay đổi (cứng, dày, đổi màu, sưng lên), hãy thông báo với bác sĩ điều trị sớm nhất có thể”, TS.BS Nguyễn Hồng Sơn nhấn mạnh.






